Enzimele de necroza miocardica reprezinta biomarkeri serici folositi pentru diagnosticul infarctului miocardic si stratificarea riscului în sindroamele coronariene acute.
Deși reprezintă un criteriu important pentru diagnostic, așteptarea rezultatului dozării acestor enzime sau valorile normale la prima determinare nu trebuie să constituie motiv de temporizare a terapiei de revascularizare la un pacient cu semne evidente clinic și EKG de ischemie. Pe de altă parte, prezența unei valori crescute a unei enzime de necroză miocardică cu specificitate mare poate pune diagnosticul de sindrom coronarian acut, chiar în absența modificărilor EKG.
Enzimele de necroză miocardică sunt enzime intracelulare care în momentul producerii unei injurii ischemice pot trece în interstițiu și apoi în circulație datorită alterării integrității membranelor cardiomiocitelor. Ele trebuie dozate în dinamică – la prima prezentare a pacientului, la 6-8 ore și la 12-24 ore – putând fi normale în primele ore de la producerea leziunii ischemice (așadar, niciodată nu trebuie trimis acasă un pacient cu ischemie activă la care o primă determinare a troponinei în primele ore de la debutul simptomatologiei este normală).
Principalele enzime de necroză miocardică sunt: troponina I și T și CK-MB. Mioglobina, AST/ALT, LDH și CK total nu mai sunt actualmente folosite în practică din cauza acurateței reduse în diagnosticul sindroamelor coronariene acute.
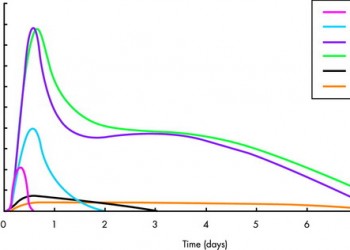
Troponinele reprezintă un grup de proteine (C, I, T) care intervin în contracția mușchiului cardiac prin reglarea interacțiunii dintre actină și miozină. Troponina C din miocard este identică cu cea din mușchiul scheletic (ceea ce face să nu poată fi folosită în diagnostic), însă troponinele T și I sunt diferite între miocard și mușchiul scheletic. Troponina I (TnI) apare în sânge la 3-12 ore după un sindrom coronarian acut, atinge valoarea maximă la 24 ore și revine la normal după 5-10 zile. Troponina T (TnT) crește la 3-12 ore, atinge un vârf la 12-48 ore și scade lent până la 5-14 zile. Generațiile noi de teste au o sensibilitate de peste 90% (la 6-8 ore) și o specificitate de peste 97% în diagnosticul infarctului miocardic. Sensibilitatea în primele 2-3 ore postinfarct este de doar 35%.
Troponinele nu sunt foarte utile pentru diagnosticul unui infarct miocardic acut dacă pacientul se prezintă precoce de la debutul simptomatologiei (pentru că încep să crească abia după 3 ore de la injuria ischemică) și nici pentru diagnosticul reinfarctizării precoce (deoarece rămân crescute până la 10-14 zile și este greu de depistat o a doua creștere), însă permit diagnosticul tardiv al infarctului mai vechi de 48 ore (când ceilalți markeri s-au normalizat) și ajută la stratificarea riscului pacienților cu sindrom coronarian acut (creșterea precoce și la valori mari se asociază cu un prognostic nefavorabil). O altă utilitate a troponinelor este de diagnostic al infarctului perioperator, când dozarea CK-MB nu este relevantă deoarece crește din cauza leziunilor musculare. În prezent, sunt cei mai des utilizați markeri pentru diagnosticul necrozei miocardice. Disting cu o acuratețe înaltă între o leziune musculară scheletică și una miocardică și pot fi evidențiați în sânge chiar și în cazul unor zone minime de necroză. Întrucât au greutate moleculară destul de mică, troponinele cresc atât în necroză (STEMI) cât și în ischemia severă (NSTEMI) – spre deosebire de CK-MB, care pentru că are o greutate moleculară mare, crește doar în necroză. Valorile normale sunt sub 0.01 ng/ml. Valoarea cut-off pentru STEMI este 0.5 ng/ml iar pentru NSTEMI de 0.1 ng/ml. Valori crescute mai pot fi întâlnite în: miocardită, disecție de aortă, tromboembolism pulmonar, hipertensiune pulmonară, cardiomiopatie hipertrofică/dilatativă, valvulopatii aortice, boli infiltrative cardiace, insuficiența cardiacă congestivă, aritmii, după cardioversie, biopsie cardiacă sau contuzii cardiace, în insuficiența renală, accidente vasculare cerebrale acute, hemoragie subarahnoidiană, sepsis și la pacienții în stare critică. Studii recente au arătat că troponina T cardiacă (cTnT) nu este mereu cardio-specifică și poate crește și în situații de afectare a musculaturii scheletice, rezultând teste fals-pozitive.
Dacă se reușește tratamentul de reperfuzie, creșterea troponinelor și a celorlalți biomarkeri de necroză miocardică apare mai devreme, atinge valori maxime mai mari și scade mai repede.
CK-MB este una dintre izoformele enzimei CK (creatin-kinază), cu localizare la nivelul mușchiului scheletic și cardiac. Ea crește la 3-12 ore de la debutul infarctului, atinge maximul la 24 ore și revine la normal în 48-72 ore. Enzima CK-MB este utilă pentru diagnosticului infarctului miocardic acut și pentru diagnosticul reinfarctizării. Ca și pentru troponine, se recomandă determinări seriate ale enzimei. Întrucât CK-MB este eliberat doar din celulele necrozate (nu și din cele sever ischemiate, dar încă viabile), enzima reflectă fidel mărimea zonei de infarct. Pentru creșterea acurateței diagnostice a CK-MB, a fost propus ca indicator al sursei miocardice de creștere a enzimei un raport CK-MB/CK total peste 5% (dacă se determină activitatea enzimelor, exprimată în U/l) sau peste 5 (dacă se determină cantitatea enzimelor, exprimată în ng/ml). Raportul izoformelor CK-MB2/CK-MB1 crește și el specificitatea diagnostică, însă actualmente este puțin folosit. Valorile normale sunt sub 20 U/l. Valori crescute pot fi întâlnite și în: miocardită, cardiomiopatii, hipertermie, hipotiroidism, traumatisme musculare, cateterism cardiac, chirurgie cardiacă, distrofii musculare, miozită, insuficiență renală cronică, boli neurologice acute (hemoragie subarahnoidiană, sindrom Reye), rabdomioliză, defibrilare, precum și la sportivii de performanță.
Mioglobina este prima enzimă care poate fi detectată în sânge după un infarct, însă are o specificitate redusă. Ea crește la 1-4 ore, devine maximă la 6-8 ore și scade până la normal în 24 ore.
CK total poate da reacții fals-pozitive: prin prezența de complexe macro-CK, după administarea unor medicamente sau secundar unor leziuni ale musculaturii scheletice (injecții intramusculare, efort fizic intens, convulsii, traumatisme).
LDH (lactat dehidrogenaza) era în trecut utilă în diagnosticul infarctului prin constatarea unui raport crescut LDH-1/LDH-2 (izoenzima LDH-1 fiind specifică miocardului).
În ultima perioadă au apărut o serie de markeri noi utili în diagnosticul și prognosticul sindroamelor coronariene acute: BNP, hsCRP, mieloperoxidaza (MPO), ischemia-modified albumin (IMA) și glicogen-fosforilaza izoenzima BB (GPBB), aceasta din urmă având specificitate și sensibiltate înalte în primele 1-3 ore post-infarct.
Referințe: Use of Cardiac Markers in the Emergency Department, foto: bmj.com


Comments
Dupa simptome de preinfarct analizele obisnuite nu au indicat ceva anormal.
Multumesc !