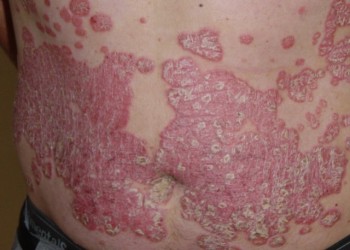
Psoriazisul este o afec?iune dermatologic? cronic? necontagioas?, and recurent?, cu episoade de exacerbare ?i perioade lipsite de manifest?ri clinice.
Se manifestă sub forma unor leziuni cutanate inflamate, acoperite de scaume sau placarde albe. Numele provine de la grecescul psora, care înseamnă mâncărime.
Cauze
Psoriazisul are o cauză multifactorială, apariţia acestuia fiind infleunţată de o multitudine de factori:
- Predispoziţia genetică – s-a descoperit locusul genetic implicat în acestă afectiune, putând avea uneori şi o caracteristică familială. Evenimentul trigger nu este cunoscut, dar se presupune că este de factură imunologică. Foarte frecvent, boala debutează după o infecţie respiratorie acută (de obicei faringită streptococică).
- Stressul continuu şi infecţiile frecvente pot duce la exacerbarea psoriazisului.
- Comportamentele alimentare nesănătoase, fumatul, consumul cronic de alcool, expunerea la raze UV, unele medicamente care agravează psoriazisul, tulburările endocrine sunt implicate în declanşarea psoriazisului
- Componenţa autoimună – leziunile psoriazice sunt asociate cu o activitate crescută a limfocitelor T din zonele subiacente pielii.
- Superantigenele (exotoxinele streptococice) şi celulele T – stimularea cu superantigene streptococice poate duce la o reacţie încrucişată cu colagenul dermic şi la apariţia leziunilor psoriazice. Exotoxinele streptococice sunt peptide de mici dimensiuni care cresc activitatea celulelor T la pacienţii cu psoriazis. Este cunoscut şi faptul că un procent dintre persoanele HIV pozitive dezvoltă psoriazis.
- Unii pacienţi au observat o legătură între apariţia leziunilor psoriazice şi traumatismele de la nivel cutanat. Fenomenul izomorfic Koebner apare la 1-2 săptămâni după leziunea tegumentară suferită. Există însă şi un fenomen invers acestuia: leziunile psoriazice dispar de la nivelul unei zone care a suferit un traumatism.
Leziunile psoriazisului apar ca urmare a unui turn-over crescut al celulelor dermice, keratinocitele migrează din stratul bazal în stratul cornos al epidermului în 3-5 zile faţă de 28 de zile, cât ar fi fost normal. Apare o diferenţiere anormală şi o hiperproliferare a celulelor dermice, epidermul se subţiază apărând fenomenele de acantoză şi parakeratoză. Neutrofilele din stratul cornos formează colecţii localizate, sub numele de microabcese Munro, acestea fiind patognomonice pentru psoriazis. Activităţile mitotice ale keratinocitelor sunt crescute, de 50 de ori faţă de normal. La nivelul dermului, apar o creştere a papilelor dermice şi o hipervascularizare marcată. Psoriazisul este mai frecvent la rasa albă, persoanele de sex feminin fiind mai afectate.
Semne și simptome
Pielea este principalul organ afectat, dar leziunile psoriazice se pot localiza şi la nivel articular. Plăcile sporiazice apar frecvent pe trunchi, coate şi pe genunchi, dar pot afecta atât scalpul cât şi organele genitale. Rar, psoriazisul poate fi localizat la nivelul mucoasei bucale. Boala poate afecta zone mici, dar se poate întinde pe toată suprafaţa corpului. Unghiile de la mâini şi de la picioare pot suferi de asemenea transformări – distrofie psoriazică unghială. Când localizarea este articulară, afecţiunea poartă numele de artrită psoriazică. Leziunile psoriazice sunt însoţite de prurit intens. Leziunile psoriazice sunt de mai multe tipuri: plăci, pustule, vezicule etc. Plăcile psoriazice sunt bine delimitate, fiind înconjurate uneori de o margine palidă ca un halou, numită şi inelul lui Woronoff. La îndepărtarea plăcilor psoriazice este descoperită o zonă eritematoasă, sensibilă, la nivelul căreia pot fi observate mici puncte hemoragice. Există mai multe tipuri de psoriazis, stabilite în funcţie de tipul leziunilor, dar şi de localizarea acestora pe suprafaţa corpului:
- Psoriazis vulgaris, este cea mai frecventă formă, fiind caracterizată de prezenţa plăcilor psoriazice
- Psoriazis flexural, caracterizat de prezenţa unor inflamaţii la nivelul cutelor pielii, în special în zona genitală şi sub sâni. Este agravat de frecare şi transpiraţie, aceste zone fiind predispuse la dezvoltarea infecţiilor fungice.
- Psoriazis gutat, caracterizat de prezenţa unor pete mici de formă rotundă (este neecsară efectuarea diagnosticului diferenţial cu pityriasis rosea, în care leziunile au formă ovală). Leziunile apar pe trunchi, membre şi la nivelul scalpului. Această formă de psoriazis este asociată cu infecţiile faringiene streptococice.
- Psoriazis pustular, este caracterizat de prezenţa unor pustule cu conţinut steril. Tegumentul subiacent este eritematos şi are o sensibilitate crescută. Apare la nivelul mâinilor şi picioarelor, dar poate fi localizat oriunde pe suprafaţa corpului.
- Psoriazis unghial, caracterizat de transformări ale unghiilor de la picioare şi mâini: decolorare, subţiere până la onicoliză.
- Psoriazis oral, are uneori aspectul de cheiloză severă extinsă peste roşul buzelor.
- Psoriazis al scalpului, apare la jumătate dintre pacienţii afectaţi de psoriazis, fiind caracterizat de prezenţa unor leziuni eritematoase, acoperite de scuame de culoare albă ce pot fi uşor desprinse.
- Artrită psoriazică, presupune localizarea articulară şi la nivelul ţesutului conjunctiv a leziunilor psoriazice. Afectează cel mai frecvent articuaţiile degetelor, dar şi ale şoldurilor şi coloanei vertebrale.
- Psoriazis eritrodermic, este caracterizat de răspândirea inflamaţiei şi descuamării pe cea mai mare parte a suprafeţei corporale. Este însoţit de prurit intens, inflamaţie şi dureri. Apare de obicei ca o exacerbare a psoriazisului vulgar, mai ales după întreruperea bruscă a tratamentului sistemic. Acesată formă de psoriazis poate fi fatală, datorită dezechilibrului apărut la nivel cutanat, tegumentul piezându-şi proprietăţile de termoreglare şi protecţie.
Diagnostic
Diagnosticul clinic se face pe baza leziunilor tegumentare observate. Examinarea clinică trebuie corelată investigaţiile de laborator. Pentru evaluarea transformărilor histologice se recomandă biopsia de ţesut afectat (probe recoltate de la nivelul leziunilor). Nivelul acidului uric este crescut în psoriazis, ducând uneori la confuzia de diagnostic cu guta. Testele pentru depistarea factorului reumatoid sunt negative. Radiografia poate fi folositoare în cazul artritei psoriazice.
Diagnosticul diferenţail se face cu: dermatita atopică, ihtioza, dermatita de contact, guta, pityriasis rosea, pityriasis alba, artrită reactivă, tinea, onicomicoză, lichen plan, sifilis, LES cutanat subacut.
Tratament
Tratamentul psoriazisului reprezintă în continuare o provocare atât pentru medicii dermatologi, cât şi pentru cercetători. Tratamentele psoriazisului sunt de lungă durată, fiind individualizate în funcţie de vârsta, sexul, afecţiunile concomitente, manifestările bolii, dar si posibilităţile materiale ale fiecărui pacient. Există o serie de tratamente concepute pentru manifestările acestei boli, dar niciunul dintre acestea nu duc la vindecarea completă, ci doar la ameliorarea manifestărilor acesteia. Există trei mari categorii de modalităţi de tratament: tratament topic, fototerapie şi tratament sistemic.
Tratamentul topic constă în administrarea locală de unguente şi soluţii destinate tratării leziunilor psoriazice: corticosteroizi, retinoizi, calcipotriol, tazatoren. Terapia se face prin asocierea mai multor tipuri de medicamente topice, în funcţie de recomandarea medicului dermatolog.
Fototerapia presupune expunerea la raze UV. Aceasta se asociază de cele mai multe ori cu tratamentele topice.
Una dintre cele mai noi forme de tratament este reprezentată de PUVA sau fotochimioterapia, ce constă în fotosensibilizarea metoxalenului (un psoralen) cu ajutorul razelor UVA. PUVA interferă cu sinteza ADN-ului, scăzând proliferarea celulară şi inducând apoptoza limfocitelor cutanate, ducând astfel la o imunosupresie localizată. Dintre efectele adverse ale acestei forme de tratament pot fi amintite: greaţă, prurit, senzaţie de arsură. O complicaţie severă pe termen lung este cancerul de piele.
Tratamentul sistemic se recomandă doar în cazul în care primele două (tratamentul local şi fototerapia) nu au dat rezultate, deoarece presupune apariţia unor efecte adverse importante. Dintre medicamentele recomandate pentru terapia sistemică în psoriazis pot fi amintite: metotrexatul, ciclosporinele, retinoizii, agenții biologici. Metotrexatul şi ciclosporinele fac parte din medicamentele imunosupresoare.
Pentru ameliorarea manifestărilor psoriazisului, pacienţii trebuie să-şi stabilească un regim de viaţă sănătos, din punct de vedere al alimentaţiei, al exerciţiilor fizice, al renunţării la consumul de alcool şi la fumat.
Această afecţiune are de asemenea multe implicaţii psihologice, aceşti pacienţi necesitând o atenţie deosebită acordată atât de personalul medical cât şi de psihologi.


Comments
Va rog sa aveti in vedere ca psoriazisul nu este o ciuperca si nu este o boala transmisibila. Poate nu ati avut acest diagnostic.