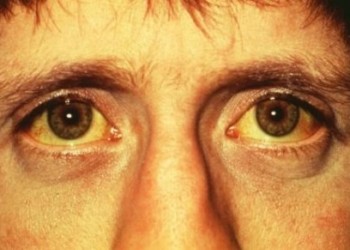
Icterul reprezint? colorarea galben? a tegumentelor ?i mucoaselor datorit? acumul?rii de bilirubin?. Culoarea icteric? poate fi detectat? la nivele serice ale bilirubinei de peste 2, and 5 mg/dl.
La pacienţii cu tegumente subţiri, anemie sau depigmentări (vitiligo) icterul este vizibil şi la concentraţii serice mai mici, de până la 2 mg/dl. Dimpotrivă, la pacienţii cu tegumente închise la culoare sau la cei cu edeme, constatarea icterului este mai dificilă. Totodată, coloraţia icterică poate fi identificată mai precoce la nivelul mucoaselor, datorită afinităţii elastinei pentru bilirubină.
Examinarea unui pacient cu icter trebuie făcută obligatoriu la lumina naturală, deoarece lumina artificială (bec, neon) poate înşela medicul. Apariţia icterului este frecvent însoţită de modificări ale culorii scaunului şi urinii, de aceea aceste aspecte trebuie să constituie întrebări obligatorii în anamneză. Coloraţii asemănătoare icterului pot apare în hipercarotenemie (coloraţie portocalie a tegumentelor datorată consumului excesiv de caroteni), la persoanele care efectuează munci manuale (aspect de „mâini muncite” al persoanelor care lucrează în agricultură) sau după administrarea unor medicamente.
Metabolismul bilirubinei
Bilirubina este un pigment rezultat din metabolismul hemoproteinelor. Initial, hemoproteinele (mioglobina, citocromi si hemoglobina) sunt degradate în sistemul reticuloendotelial. Hemoglobina este convertita, sub actiunea hemoxigenazei, la biliverdina si în continuare, sub actiunea biliverdin reductazei, la bilirubina indirecta (300 mg/zi).
Bilirubina indirecta (neconjugata) este insolubila în apa (nu traverseaza membrana glomerulara, nu se elimina renal), înalt liposolubila si circula legata de albumina (sub 0,1% circula liber în plasma). Poate traversa bariera hematoencefalica ducând la leziuni cerebrale grave (în perioada neonatala, tesutul nervos, în special cel din ganglionii bazali au o afinitate crescuta pentru bilirubina indirecta, acumularea acesteia ducând la icter neonatal). Anumite medicamente pot competitiona pentru legarea la albumine (salicilati, sulfonamide), astfel încât pigmentul se poate acumula în tesuturi.
Este transportata legata de albumina pâna la ficat, unde patrunde la polul sangvin al hepatocitului (enzimatic, sub actiunea ligandinelor Y si Z = glutation-S-tranferaza B; pentru ligandina competitioneaza si acidul flavaspidic [utilizat în tratamentul infectiilor parazitare cu viermi lati], putând duce la o diminuare a patrunderii bilirubinei indirecte în hepatocit si consecutiv la o hiperbilirubinemie neconjugata]). Odata patrunsa în hepatocit, bilirubina este conjugata (în principal cu acid glucuronic, dar si cu glucozp, xiloza) sub actiunea UDPGT (izoforma T1) si rezulta bilirubina biconjugata (90%) si monoconjugata (<10%) si cantitati minime neconjugata (2%). Conjugarea poate fi influentata (+) de fenobarbital, tirozina, cortizol, glucagon si (-) de gentamicina, cloramfenicol, inhibitoarele de proteaze HIV, anestezice, etanol, conditii hipoxice.
Bilirubina conjugata (directa) este excretata prin polul biliar în caile biliare. Iesirea este guvernata de o enzima ce apartine proteinei multirezistente la drog si poate fi influentata de tuberculostatice, anticonceptionale orale, hormoni anabolizanti). Ajunsa în tubul digestiv, nu este absorbita în duoden, si este degradata sub actiunea florei bacteriene la nivelul ileonului terminal si colonului, dupa care:
> o parte este transformata în stercobilinogen si eliminata prin fecale (cca. 100-200 mg/zi) sub formă de stercobilină.
> aproximativ 20% este degradată de bacteriile intestinale la urobiliogen, care este reabsorbit în ileon si colon; ulterior intră în circulatia portala si este repreluat de către ficat (circuit enterohepatic al bilirubinei), după care:
> este reexcretat în bila (90%)
> intră în circulaţia sistemică şi este excretat urinar (10%), cca. 4 mg/zi
Bilirubina este un antioxidant lipofil potent (împotriva radicalilor peroxid si superoxid) care protejeaza membranele lipidice si proteice de oxidare (inhiba peroxidarea acizilor grasi plinesaturati si capteaza O2). Reciclarea bilirubinei este mai rapida decât cea a glutationului, deoarece implica o singura enzima.
Valori normale:
- Bilirubina directa (conjugata): 0,1-0,2 mg/dl
- Bilirubina indirecta (neconjugata): 0,1-0,6 mg/dl
- Bilirubina totala: 0,2-1,2 mg/dl sau 3-20 mmoli/dl
În ser, bilirubina se află 90% în proporţie neconjugată şi 10% sub formă conjugată.
Mecanisme prin care poate fi alterat metabolismul bilirubinei:
1. Productie excesiva de bilirubina indirecta (icter prehepatic)
i) Hemoliza excesiva
> anomalii de membrana eritrocitara
> anomalii de echipament enzimatic eritrocitar
> hemoglobinopatii
> cantitative=talasemii (sinteza scazuta de lanturi globinice), alfa sau beta (heterozigoti = talasemia minor, homozigoti = talasemia major)
> calitative
ii) Eritropoeza ineficienta: deficit de catalizatori (vitamine B2, acid folic) sau asincronism nucleocitoplasmatic (distructie intramedulara)
iii) Absorbtia unor colectii mari de sânge (hematoame, pleurezii hemoragice, infarcte pulmonare)
2. Afectare conjugarii hepatice si excretiei la polul biliar (icter hepatic/hepatocelular)
> Hepatita virala, ciroza hepatica, hepatita alcoolica, hepatita toxica (medicamente, ciuperci)
3. Obstructie în arborele biliar (icter posthepatic/colectatic/mecanic) - în colestazele prelungite, bilirubina poate forma un complex ireversibil cu albumina = bilirubina delta (biliproteina).
> Obstructie intrahepatica sau extrahepatica
Cresterea bilirubinei totale peste 2-2,5 mg/dl duce la colorarea în galben a tegumentelor si mucoaselor = ICTER.
Teste chimice pentru pigmentii biliari:
Reactia van der Bergh
> Când reactia e realizata în mediu apos, bilirubina conjugata, hidrosolubila, reactioneaza direct cu acidul sulfanilic > reactia van der Bergh (+) directa
> Când reactia e realizata în metanol, se rup legaturile de hidrogen ale bilirubinei indirecte > are loc reactia atât a pigmentului conjugat cât si neconjugat > pentru determinarea bilirubinei indirecte se va scadea bilirubina directa din bilirubina totala
Clasificarea icterelor
După sediul de producere, icterul poate fi: prehepatic, hepatic (hepatocelular) sau posthepatic. După mecanismul de producere, icterul poate fi: cu predominanţa bilirubinei neconjugate (bilirubină totală crescută cu bilirubină neconjugată peste 80% din valoarea totală), cu predominanţa bilirubinei conjugate (bilirubină totală crescută cu bilirubină conjugată peste 50% din valoarea totală) sau mixt (bilirubină totală crescută cu ambele fracţiuni crescute).
I. Ictere cu predominanta bilirubinei neconjugate
A. Supraproductie
v Hemoliza
v Eritropoieza ineficienta( talasemia, anemia pernicioasa, porfiria eritripoietica congenitala)
B. Scaderea captarii hepatice
¨ post prelungit
¨ sepsis
C. Scaderea conjugarii bilirubinei
> Deficitul ereditar de transferaza
1. S. Gilbert
2. S Crigler-Najjar II (deficit partial de enzima)
3. S Crigler-Najjar I (deficit total de enzima)
4. Icterul neonatal
> Deficitul dobandit de transferaza
¨ medicamente: cloramfenicol, novobiocin
¨ alimentatia la san (prin pregnandienol si acizi grasi liberi)
¨ hipotiroidism
¨ Afectari hepatocelulare- hepatita , ciroza
¨ Sepsis
II. Ictere cu predominanta bilirubinei conjugate
A. Deficienta excretiei hepatice
1) afectiuni familiale sau ereditare
¨ Sindr Dubin Johnson
¨ Sindr Rotor
¨ Icterul colestatic de sarcina
2) Boli dobandite
- Afectari hepatocelulare -hepatite virale sau medicamentoase, ciroza
- Colestaza intrahepatica
¨ Colestaza indusa de medicamente
¨ Hepatita etanolica
¨ Sepsis
¨ nutritie parenterala
¨ ciroza biliara
- Colestaza extrahepatica
a) Obstructie intraductala - litiaza, tumori( colangiocarcinomul, ampulomul Vaterian), atrezia cailor biliare, stenoze, chisturi coledociene(coledococele), infectie, paraziti (ascaris, chist hidatic)
b) Compresii ale ductelor - tumori (neo cap pancreas), adenopatii metastatice, limfoame, inflamatii (pancreatita acuta / cronica)
Protocol de investigare a icterului
Diagnosticul unui icter începe prin examenul clinic care decelează coloraţia galbenă a tegumentelor şi/sau mucoaselor. Următoarea etapă constă în dozarea bilirubinei totale şi a fracţiunilor sale.
Dacă bilirubina neconjugată este predominant crescută, diagnosticul etiologic trebuie să se orienteze către o hemoliză sau o afecţiune congenitală (sindrom Gilbert, sindrom Criggler-Najar). Dacă bilirubina conjugată este dominant crescută, atunci ne orientăm către un icter colestatic. În acest caz trebuie dozate enzimele de colestază (fosfataza alcalină, 5-nucleotidaza, gamma-glutamil transpeptidaza, leucin aminopeptidaza şi glutamat dehidrogenaza), bilirubina urinară (care este crescută) şi timpul de protrombină (care este prelungit datorită deficitului de vitamină K – a cărei absorbţie intestinală este mult diminuată în absenţa sărurilor biliare). În cazul unei creşteri a ambelor fracţiuni ale bilirubinei, testele de funcţionalitate hepatică (transaminaze serice, albumina serică, globuline serice, factorii de coagulare) pot identifica o suferinţă hepatică.
În cazul unui icter colestatic următorul pas în diagnostic este stabilirea nivelului obstacolului: intrahepatic (căi biliare intrahepatice nedilatate la ecografie, cu excepţia bolii Caroli) sau extrahepatic (căi biliare intrahepatice dilatate la ecografie). Pentru o identificare mai precisă a obstacolului se poate efectua şi examen CT, ERCP (colangiografie endoscopică retrogradă).
În diferenţierea icterelor sunt importante şi semnele însoţitoare:
> la un pacient icteric, cu istoric de consum de alcool sau expunere la virusuri hepatice (B,C), cu hepatosplenomegalie şi alte semne de hipertensiune portală ne gândim la un icter prin suferinţă hepatocelulară
> în cazul unui copil cu icter, anemie şi splenomegalie, trebuie cercetată o posibilă anemie hemolitică.
> dacă un pacient se prezintă cu icter, prurit generalizat, scădere ponderală, scaune acolice şi semn Courvoisier Terrier prezent (veziculă biliară destinsă), ne orientăm către un icter posthepatic, prin obstrucţie neoplazică.


Comments
Ce inseamna ca BI este predominant crescuuta sau dominantt crescuta in raport la ce? La BT