Sindromul Cushing (hipercorticismul) a fost descris pentru prima data de catre doctorul de origine americana Harvey Cushing, click reprezentând o tulburare endocrina, malady cauzata de expunerea prelungita a organismului la nivele crescute de glucocorticoizi, de origine endogena sau exogena.
Afectiunea este relativ rara, afectând de obicei adultii cu vârsta cuprinsa între 20 si 50 de ani. Pacientii obezi, cu diabet de tip II (asociat cu un slab control al glicemiei) si hipertensiune arteriala prezinta un risc crescut de a dezvolta aceasta afectiune.
Clasificare. Cauze
> Sindromul Cushing iatrogen. Administrarea exogena de glucocorticoizi, în tratamentul altor boli poate duce la aparitia sindromului Cushing iatrogen, cea mai frecventa forma a sindromului. Dintre afectiunile în care este necesara administrarea de steroizi pot fi amintite: astmul, poliartrita reumatoida, lupusul, transplantul de organe în scopul imunosupresiei. Steroizii exogeni pot duce la supresia axului hipotalamo-hipofizo-corticosuprarenalian, ce poate persista multi ani dupa întreruperea terapiei cu steroizi. În acest caz, în perioade de stress, secretia de cortizol este insuficienta, fiind necesara administrarea exogena de steroizi pentru evitarea aparitie crizei suprarenaliene. Sindromul Cushing ACTH-dependent este cauzat de hipersecretia de ACTH sau administrarea exogena de ACTH. Administrarea de ACTH sintetic este posibila, dar este mai putin frecventa datorita costurilor ridicate.
> Tumori pituitare. Boala Cushing se refera la o cauza specifica - tumora necanceroasa (de obicei adenom) a glandei pituitare, ce produce cantitati mari de ACTH, care stimuleaza secretia cortizolului. Adenoamele pituitare sunt cauza a peste 70% dintre cazurile de sindrom Cushing endogen. Aceste tumori benigne secreta ACTH în cantitati crescute. În boala Cushing, tratamentul de electie este cel chirurgical. Sindromul Nelson este produs de o hiperproductie de ACTH de catre o tumora hipofizara. Aceasta are caracter invaziv local, e asociata cu hiperpigmentare, fiind dificil de îndepartat chirurgical. La pacientii care au fost supusi adrenalectomiei, fara iradiere hipofizara, incidenta sindromului Nelson este de 20-25%.
> Secretie ectopica de ACTH. Sindromul Cushing ectopic sau paraneoplazic apare de obicei la pacientii cu cancer pulmonar cu celule mici, fiind de 3 ori mai frecvent la barbati decât la femei. În afara cancerului pulmonar cu celule mici, tumorile carcinoide, timoamele, tumorile cu insule pancreatice si carcinoamele medulare tiroidiene pot fi secretante de ACTH. Secretia ectopica de CRH cuprinde un grup rar de cazuri cu sindrom Cushing.
> Tumori suprarenaliene. Sindromul Cushing ACTH-independent, în care nivelul cortizolului este crescut, dar valoarea ACTH nu este crescuta, dimpotriva, ajunge sa scada datorita feedback-ului negativ, apare în contextul unor tumori suprarenaliene secretante: adenoame, carcinoame sau hiperplazia nodulara. Hiperplazia micronodulara bilaterala sau hiperplazia macronodulara sunt cauze rare de sindrom Cushing. În general, secretia excedentara de androgeni este mai curând sugestiva pentru carcinomul suprarenalian decât pentru adenom. Sindromul McCune-Albright este o cauza rara de pubertate precoce, fiind asociat cu hiperfunctia glandelor suprarenale, manifestata uneori prin sindrom Cushing. Tumorile suprarenaliene sunt de 4-5 ori mai frecvente la sexul feminin fata de cel masculin, iar media de vârsta a aparitiei este de 40 de ani.
> Sindromul Cushing familial. Majoritatea cazurilor de sindrom Cushing nu sunt ereditare. Cu toate acestea, sindromul Cushing poate aparea ca urmare a unei predispozitii mostenite de a dezvolta tumori la nivelul glandelor endocrine. În cadrul sindromului MEN (multiple endocrine neopalsia) tipul I, apar tumori secretante de glande partiroide, pancreas si hipofiza. Sindromul Cushing asociat MEN I poate fi datorat tumorilor secretante pituitare, nonendocrine sau suprarenaliene. Complexul Carney este o forma familiala de hiperplazie micronodulara suprarenaliana, cu transmitere autozomal dominanta. Leziunile pigmentare cutanate si mezenchimale si tumorile endocrine sunt caracteristice acestei afectiuni. Sindromul Cushing asociat acestui complex poate fi clinic, subclinic sau periodic.
Patogenie
La nivelul organismului, cortizolul îndeplineste urmatoarele roluri:
> inhiba raspunsul inflamator si reduce inflamatiile
> stimuleaza gluconeogeneza
> regleaza metabolismele proteic, glucidic si lipidic
> unul dintre cele mai importante roluri ale cortizolului este efectul exercitat în perioadele de stress
Nucleul paraventricular hipotalamic elibereaza CRH (corticotropin-releasing hormone), care stimuleaza eliberarea de ACTH de la nivelul glandei hipofize. Pe cale sangvina, ACTH este transportat pâna la corticosuprarenala, stimulând secretia de cortizol. Cortizolul este secretat de catre zona fasciculata a corticosuprarenalei. Nivelele crescute de cortizol transmit un feed-back negativ asupra hipofizei, ce are ca rezultat scaderea eliberarii de ACTH.
În general, sindromul Cushing se refera efectele excesului de cortizol din organism, indiferent de etiologie. Unele dintre cauzele sindromului Cushing este reprezentat de adenomul secretant de la nivelul cortexului glandei suprarenale. Nivelele mari de cortizol inhiba secretia ACTH-ului. Boala Cushing se refera doar la hipercorticismul secundar secretiei de ACTH de catre adenoamele pituitare. Consecutiv cresterii nivelelor de ACTH, cresc si valorile cortizolului. Tumorile hipofizare sunt neresponsive la feed-back-ul negativ produs de nivelele mari de cortizol, deci valorile ACTH-ului si cortizolului ramân crescute în continuare.
Semne și simptome
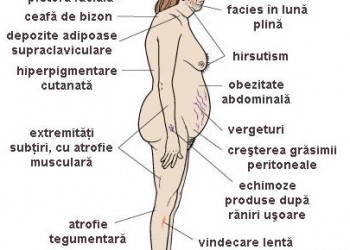
Indivizii cu sindrom Cushing pot prezenta: fata rotunda ("facies în luna plina"), pletora faciala, depuneri adipoase supraclaviculare, ceafa de taur (lipodistrofie), obezitate truncala (centrala), hirsutism si vergeturi (pe abdomen, trunchi, membre, sâni). Acestia acuza frecvent slabiciune musculara, oboseala si crestere ponderala, cu dificultati de a face miscare (ridicarea de pe scaun, ridicarea bratelor). Copiii sunt obezi si prezinta un grad de retard mintal. Alte manifestari observate în sindromul Cushing sunt:
> transpiratii abundente,
> telangiectazii, hiperhidroza, fragilitate si atrofie tegumentara, acnee faciala, susceptibilitate crescuta la infectiile cu dermatofiti sau cu Malassezia (Pytirosporum)
> dezechilibre endocrine manifestate prin insomnii, libidou redus, impotenta, tulburari menstruale (amenoree, oligomenoree) cauzate de inhibarea secretiei pulsatile a LH si FSH datorate întreruperii sintezei LHRH (luteinizing hormone-releasing hormone), sterilitate, disfunctii erectile
> tulburari psihologice, ce variaza de la euforie la pshioza. Disfunctiile cognitive, labilitatea emotionala, depresia si anxietatea sunt de asemenea manifestari comune.
> poliurie, polidpsie, hipertensiune persistenta (datorita potentarii efectului vasoconstrictor al epinefrinei)
> rezistenta la insulina (în special în cazul secretiei ectopice de ACTH) si hiperinsulinism, ce pot evolua cu hiperglicemie si diabet zaharat
> hiperpigmentare (acanthosis nigricans) cauzata de excesul de ACTH, de obicei în zonele de frecare (axile, gât, sub sâni, deasupra coatelor . Aceasta este consecinta sintezei MSH (melanocyte-stimulatin hormone), concomitenta cu sinteza ACTH din POMC (pro-opiomelanocortina)
> cortizolul în cantitati mari poate potenta activitatea mineralocorticoizilor, agravând hipertensiunea si producând hipokalemie
> tulburari gastrointestinale (ulcere peptice asimptomatice)
> infectii oportuniste si vindecarea defectuoasa a ranilor (consecinta imunodepresiei si inhibarii raspunsului inflamator)
> osteoporoza, cu fracturi frecvente; necroza avasculara de cap femural poate aparea ca si consecinta a excesului de glucocorticoizi
> dureri articulare
> pacientii cu tumori pituitare secretante de ACTH (boala Cushing, de obicei) pot prezenta cefalee, poliurie, nicturie, tulburari de vedere si galactoree
> în cazul tumorilor pituitare, daca efectul de masa este prezent, prin compresia hipofizei anterioare pot aparea hiposecretie de STH, hipotiroidism, hiperprolactinemie, hipoprolactinemie si hipogonadism
> virilizarea la femei si feminizarea la barbati pot sugera prezenta unui carcinom suprarenalian, ca si cauza a sindromului Cushing
> obezitatea centrala este însotita de cresterea tesutului adipos la nivel mediastinal si peritoneal; prin efectuarea unui CT abdominal se poate observa o crestere a grasimii viscerale
> criza suprarenaliana - poate aparea la pacientii cu manifestari cushingoide dependenti de steroizi exogeni, la care s-a întrerupt administrarea acestora. Poate aparea si la pacientii care au fost supusi de curând rezectiei unei tumori ACTH sau cortizol secretante. Manifestarile crizei pot include: hipertensiune arteriala, durere abdominala, voma, confuzie mentala, hipoglicemie, hiperkalemie, hiponatremie sau acidoza metabolica.
Diagnostic
1. Teste pentru diagnosticarea sindromului Cushing
Diagnosticul acestei afectiuni este bazat pe anamneza pacientului, examenul obiectiv si testele de laborator. Radiografia glandelor suprarenale sau a hipofizei poate fi utila în localizarea unor tumori. La examenul obiectiv se va încera stabilirea unui defect de câmp vizual în cazul suspectarii unei leziuni hipofizare, care comprima chiasma optica, producând hemianopsie bitemporala.
Nu exista un test specific pentru diagnosticarea precisa a sindromului Cushing, pentru aceasta fiind necesara efectuarea mai multor teste. Cele mai uzuale trei teste folosite în acest scop sunt: testul cortizolului liber urinar în 24 ore, masurarea cortizolului plasmatic la miezul noptii si masurarea cortizolului în saliva spre sfârsitul noptii si testul de supresie cu doze mici de dexametazona. Un alt test folosit în scopul diferentierii sindromului Cushing de alte afectiuni este testul dexametazona-CRH.
> Testul cortizolului liber urinar în 24 ore. Testul presupune recoltarea si colectarea urinii pacientului de câteva ori în 24 de ore, dupa care se determina valorile cortizolului. Nivelele mai mari de 50-100 micrograme/zi sugereaza prezenta sindromului Cushing. Limita normala superioara variaza în functie de laborator si de tehnica de masurare folosita.
> Masurarea cortizolului plasmatic la miezul noptii si masurarea cortizolului în saliva spre sfârsitul noptii. Testul de masurare al cortizolului plasmatic la miezul noptii masoara concentratia cortizolului în sânge la un moment dat. În mod normal secretia cortizolului este scazuta în timpul noptii, dar în cazul sindromului Cushing aceasta scadere nu apare. Daca nivelul cortizolului este mai mare de 50 nanomoli/litru, se va suspecta prezenta sindromului Cushing. Pentru efectuarea testului, pacientul va fi spitalizat pe o perioada de 48 de ore, în scopul evitarii cresterii nivelelor de cortizol datorate stressului.
Recoltarea probei de saliva la pat sau spre sfârsitul noptii poate fi efectuata acasa, dupa care va fi testata pentru determinarea nivelului cortizolului.
> Testul de supresie cu doze mici de dexametazona. Testul presupune administrarea orala a unei doze mici de dexametazona, un glucocorticoid sintetic, o data la 6 ore pe o perioada de 2 zile. Urina va fi colectata atât înaintea administrarii, dar si de câteva ori pe zi, în cele 2 zile de administrare. Cortizolul si ceilalti glucocorticoizi transmit un semnal la hipofiza în scopul scaderii cantitatii de ACTH eliberate, deci ca raspuns la administrarea dexametazonei apare o scadere a valorilor cortizolului în sânge si urina. Daca valorile nu se modifica, diagnosticul probabil este de sindrom Cushing. Valori fals negative pot aparea la persoanele depresive, consumatoare de alcool, cu valori crescute ale estrogenilor, cu boli acute, sau sub stress. Pe de alta parte, unele medicamente cum sunt fenitoina sau fenobarbitalul pot interfera cu rezultatele testului, determinând aparitia unor valori fals pozitive datorita scaderii valorilor cortizolului. Din acest motiv, medicii obisnuiesc sa-i atentioneze pe pacienti pentru oprirea oricarui tratament cu cel putin o saptamâna înainte de test.
Testul de supresie cu doze mari de dexametazona este asemanator celui cu doze mici, cu exceptia administrarii unor doze mai mari de glucocorticoid sintetic. Aceste test este util în diferentierea sindromului Cushing din adenoamele hipofizare ACTH-secretante de tumorile nonendocrine ACTH-secretante. Dozele mari de dexametazona scad nivelele cortizolului la pacientii cu adenoame hipofizare, dar nu si la cei cu tumori nonendocrine ACTH-secretante.
> Testul dexametazona-CRH. Unele persoane prezinta nivele crescute ale cortizolului dar nu dezvolta efectele progresive specifice sindromului Cushing, cum sunt slabiciunea musculara, fracturile sau atrofia tegumentara. Aceste persoane sunt diagnosicate ca având pseudo-sindrom Cushing, descoperit de obicei la persoanele cu depresie sau anxietate, consumatoare de alcool, cu diabet necontrolat sau cu grad mare de obezitate. Acest sindrom nu prezinta aceleasi efecte pe termen lung ca ale sindromului Cushing si nu necesita tratament pentri influentarea secretiei endocrine. Testul poate fi folosit pentru diferentierea rapida a pseudo-sindromului de sindromul Cushing cu manifestari minore. El combina testul de supresie cu doze mici de dexametazona cu testul de stimulare cu CRH. În cazul celui din urma, injectarea de CRH stimuleaza glanda hipofiza sa secrete ACTH. Tratamentul anterior cu dexametazona previne efectul CRH-ului de a creste nivelul cortizolului la persoanele cu pseudo-Cushing. Cresterea valorilor cortizolului în timpul testului sugereaza prezenta sindromului Cushing.
2. Teste pentru determinarea cauzei sindromului Cushing
O data ce sindromul Cushing a fost diagnosticat, este necesara efectuarea altor teste pentru descoperirea precisa a cauzei care produce tulburarile secretiei cortizolului. Alegerea testului depinde de preferinta medicului endocrinolog care urmeaza sa efectueze testul.
> Testul de stimulare cu CRH (corticotropin-releasing hormone). Acest test, în lipsa tratamentului anterior cu dexametazona, ajuta la diferentierea sindromului Cushing cauzat de adenoamele hipofizare ACTH-secretante de cel cauzat de tumorile nonendocrine ACTH-secretante sau tumorile suprarenaliene. Dupa injectarea CRH-ului, la persoanele cu adenom pituitar se va observa o crestere a nivelelor sangvine ale ACTH-ului si cortizolului. Acest tip de raspuns este rar observat la pacientii cu tumori nonendocrine ACTH-secretante si aproape niciodata observat la cei cu tumori suprarenaliene.
> Teste imagistice. Aceste teste permit identificarea formei si marimii glandelor suprarenale si hipofizei si ajuta la diagnosticarea unei tumori. Cele mai frecvente teste folosite sunt CT si RMN. Procedurile imagistice sunt recomandate dupa stabilirea diagnosticului de sindrom Cushing. Ele nu pot fi folosite pentru diagnostic, deoarece tumorile benigne hipofizare sau suprarenaliene sunt frecvent descoperite în populatie. Aceste tumori, uneori numite incidentaloame, nu secreta hormoni în cantitati mari si nu au indicatie de îndepartare chirurgicala, decât daca produsul de sinteza al acestora determina anumite simptome sau daca marimea lor este mare si poate produce compresie pe tesuturile învecinate. Scintigrafia glandelor suprarenale cu iodocolesterol sau MIBG (guanidina-meta-iodo-benzil) este rareori folosita. La aproximativ jumatate din pacientii cu sindrom Cushing, tumorile pituitare nu pot fi descoperite prin tehnici imagistice, acestia necesitând excizia chirurgicala a hipofizei.
> Cateterizarea sinusului pietros. Aceste test nu se efectueaza de rutina, dar în unele cazuri el este singura modalitate de diferentiere între tumorile hipofizare si cele nonendocrine ACTH-secretante. Se administreaza un anestezic local si un sedativ usor si se introduce un cateter, sub supraveghere radiologica, dupa care se recolteaza probe de sânge din sinusul pietros. Pentru cresterea acuratetei diagnosticului, pe perioada testului se poate administra CRH. Se masoara nivelul ACTH-ului de la nivelul sinusului pietros si se compara cu cele din sângele recoltat dintr-o vena a antebratului. Daca nivelele de ACTH sunt asemanatoare, se suspecteaza prezenta unei tumori nonendocrine ACTH-secretante.
Diagnostic diferential
> alcoolism
> anorexie nervoasa
> bulimie
> depresie
> obezitate
> tratament cu fenitoina, fenobarbital sau rifampicina
> sindromul ovarelor polichistice la femei
> sindrom metabolic
Tratament
Tratamentul sindormului Cushing depinde de cauza care produce excesul de cortizol si poate include radioterapie, chimioterapie, interventii chirurgicale si administrarea de medicamente care inhiba sinteza glucocorticoizilor.
Majoritatea cazurilor de sindrom Cushing este cauzata de medicatia steroida exogena administrata în scopul tratarii altor afectiuni. Tratamentul sindromului Cushing iatrogen va consta în reducerea treptata a dozelor pâna la doza minima eficienta pentru controlul bolii. O data ce s-a obtinut un control, doza zilnica de glucocorticoizi sintetici va fi dublata si administrata în zile alternative, în scopul reducerii efectelor adverse. În unele cazuri, glucocorticoizii exogeni pot fi înlocuiti cu alte medicamente care au acelasi efect.
În boala Cushing, pentru tratarea adenoamelor pituitare secretante, sunt disponibile mai multe forme de terapie. Cea mai frecvent folosita este îndeparatrea chirurgicala a tumorii, cunoscuta sub denumirea de adenomectomie transsfenoidala. Folosind un microscop sepcial si instrumente chirurgicale fine, chirurgul va exciza adenomul si îl va scoate în exterior printr-o nara sau printr-un orificiu creat deasupra buzei superioare. Deoarece procedura este foarte delicata, pacientii va trebuie sa mearga într-un centru specializat, în care exista medici cu experineta. Succesul interventiei este de peste 80%, în cazul în care procedura a fost efectuata de catre un chirurg experimentat. Daca operatia esueaza sau produce doar o vindecare temporara, se poate repeta, de obicei cu rezultate bune. Dupa interventia chirurgicala curativa, de excizie a adenomului, nivelul ACTH-ului va scadea de 2 ori fata de normal. Aceasta scadere este considerata normala, fiind temporara, iar pacientii vor primii forme sintetice de cortizol cum sunt hidrocortizonul sau prednisolonul. În majoritatea cazurilor, terapia de substitutie poate fi întrerupta în mai putin de 1-2 ani, dar la unii pacienti trebuie continuata pe viata. Daca interventia transsfenoidala esueaza sau daca pacientul nu are indicatie de tratament chirurgical, o alternativa de tratament este radioterapia. Iradierea hipofizara se face pe o perioada de 6 saptamâni, rezultate satisfacatoare observându-se la 40-50% dintre adulti si 85% dintre copii. Alta tehnica, numita radiochirurgie stereotaxtica sau Gamma Knife este o metoda costisitoare, dar putin solicitanta pentru pacient, fiind efectuata în decursul unei ore.
Pentru stoparea hiperproductiei de cortizol, cauzate de tumorile nonendocrine ACTH-secretante, tesutul tumoral va trebui îndepartat în totalitate. Alegererea terapiei (chirurgie, radioterapie, chimioterapie, imunoterapie sau combinatii dintre acestea) depinde de tipul tumorii si de invazia acesteia. Deoarece tumorile ACTH-secretante pot fi mici sau raspândite în momentul diagnosticului, localizarea precisa a acestora si îndepartarea lor va fi dificila, dar medicamentele care inhiba sinteza cortizolului pot fi eficiente, fiind o parte importanta a terapiei. În cazul în care aceste tratamente esueaza, îndepartarea chirurgicala a ambelor glande suprarenale poate fi necesara, substituind astfel terapia medicamentoasa.
În cazul tumorilor suprarenaliene beningne sau maligne, chirurgia reprezinta tratamentul de electie. Hiperplazia micronodulara suprarenaliana si complexul Carney necesita adrenalectomie bilaterala. Daca tratamentul chirugical a constat în excizia ambelor suprarenale, tratamentul de substitutie cu hidrocortizon sau prednisolon este imperativ. Îndepartarea pe cale chirurgicala a glandelor suprarenale în absenta identificarii unei tumori este folosita adesea în scopul reducerii sintezei cortizolului. În unele cazuri se produce si îndepartarea feed-back-ului negativ asupra unui adenom hipofizar ocult, care creste rapid în dimensiuni si produce cantitati mari de ACTH, cu hiperpigmentare. Afectiunea poarta numele de sindrom Nelson.
La pacientii care nu au indicatie de tratament chirurgical, se mai pot administra medicamente care inhiba sinteza colesterolului, cum sunt ketoconazol, mitotan, aminoglutetimid sau metyrapon, dar eficacitatea acestora este limitata. Metyrapon inhiba enzima steroid 11-beta-monooxigenaza, fiind folosit si ca test diagnostic al sindromului Cushing.
Prognostic
Morbiditatea si mortalitatea asociate sindromului Cushing sunt în legatura directa cu efectele excesului de glucocorticoizi. O tumora pituitara de mari dimensiuni poate produce panhipopituitarism si pierderea vederii. Carcinoamele suprarenaliene au o rata de supravietuire de 30% la 5 ani. Perforatia viscerala si infectiile fungice oportuniste sunt doua complicatii severe consecutive excesului de cortizol. Expunerea prelungita a organismului la glucocorticoizi poate duce la multiple complicatii: hipertensiune, obezitate, osteoporoza, fracturi, imunodepresie, intoleranta la glucoza, psihoze etc.

