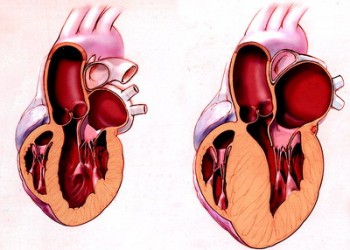
Cardiomiopatia hipertrofică este o afectiune primara a muschiului cardiac caracterizată prin hipertrofia peretilor ventriculari, fara existenta unei suprasolicitari hemodinamice (de presiune sau de volum).
Afectarea poate fi difuză, simetrică, dar este mai adesea asimetrică, localizată la nivelul septului – cardiomiopatie hipertrofică obstructivă (CMHO), realizând o obstrucţie dinamică a camerei de ejecţie a ventriculului stâng.
Etiologie. Incidență
Boala afectează mai frecvent bărbaţii şi rasa neagră. Incidenţa este de aproximativ 3-5:1000. CMH are un determinism genetic, prezentându-se atât ca forme sporadice, dar şi ca forme familiale. Formele familiale de CMH au un pattern autosomal dominant de transmitere, riscul de transmitere la descendenţi fiind de 25%.
Patogenie
CMH este considerată o boală a cardiomiocitului, în care modificările apărute la nivelul sarcomerelor duc la o disfuncţie a aparatului contractil şi la o hipertrofie ventriculară compensatorie. Pe lângă disfuncţia sistolică, care este compensată prin hipertrofie, are loc şi dezorganizarea structurii cardiace cu alterarea relaxării şi complianţei ventriculare, generând astfel şi o disfuncţie diastolică. Disfuncţia globală a cordului duce şi la modificarea membranelor cardiomiocitelor cu apariţia unei predispoziţii aritmogene. Dincolo de avantajul menţinerii contractilităţii cardiace, hipertrofia ventriculară este dezavantajoasă pentru că atrage după sine ischemie (circulaţia coronariană nu se dezvoltă în paralel cu hipertrofia musculară) şi duce la o creştere a tensiunii intraparietale miocardice (TIM).
Din punct de vedere anatomopatologic, macroscopic, masa ventriculară este mărită, iar cavitatea ventriculară este diminuată. Hipertrofia poate afecta global ventriculii, dar este adesea localizată la nivelul septului interventricular şi uneori la nivelul apexului (formă frecventă în Japonia). Microscopic, dezorganizarea parcelară a miocitelor alternează cu zone de hipertrofie, iar matricea conjunctivă are aspect de fibroză interstiţială sau chiar aspect cicatricial.
Fiziopatologic, există 2 forme ale CMH: neobstructivă şi obstructivă. CMHO realizează o obstrucţie dinamică mezosistolică prin tracţionarea foiţei mitrale anterioare către septul hipertrofiat în timpul ejecţiei ventriculare. Apare astfel un gradient presional intraventricular, între camera de primire şi camera de ejecţie a ventriculului stâng, gradient care reflectă severitatea obstrucţiei. Gradientul presional variază:
- direct proporţional cu contractilitatea cardiacă: când creşte contractilitatea (în timpul unui efort, după o extrasistolă – pauza compensatorie umple mai bine ventriculul şi conform legii Frank-Starling va creşte forţa de contracţie, după administrarea unui medicament inotrop pozitiv), creşte şi gradientul de presiune, iar când scade contractilitatea (după administrarea unui agent inotrop negativ – beta blocant sau calciu blocant), scade şi gradientul.
- invers proporţional cu presarcina şi postsarcina: când scade presarcina (trecerea din clinostatism în ortostatism, în timpul manevrei Valsalva, după administrarea de venodilatatoare – nitraţi) sau când scade postsarcina (după administrarea de arteriodilatatoare), gradientul creşte.
Aspirarea activă a foiţei mitrale anterioare în timpul sistolei crează atât obstrucţia la nivelul tractului de ejecţie, cât şi o insuficienţă mitrală funcţională.
Hipertrofia ventriculară duce şi la dezvoltarea unei disfuncţii diastolice: iniţial prin alterarea relaxării (datorită dezorganizării miocitare şi modificării geometriei ventriculare), iar ulterior şi prin scăderea complianţei (ca urmare a fibrozei interstiţiale).
Nu în ultimul rând, CMH duce şi la apariţia ischemiei cardiace, prin mai multe mecanisme:
- scăderea presiunii aortice (datorită obstrucţiei)
- discrepanţa între circulaţia coronariană şi musculatura hipertrofiată.
- creşterea consumului de oxigen miocardic datorită hipertrofiei ventriculare
- hipertrofia concomitentă a fibrelor musculare din peretele arterelor coronare, cu scăderea calibrului acestora
În evoluţia bolii, dezorganizarea structurii miocitare va duce la o disfuncţie globală, cu creşterea consecutivă a presiunilor de umplere ventriculară şi repercutarea asupra atriului stâng şi sistemului pulmonar (având în vedere că ventriculul stâng este cel mai frecvent afectat).
Clinic: semne și simptome
În funcţie de momentul evolutiv, simptomatologia este variată: boala poate fi diagnosticată întâmplător la un pacient asimptomatic sau paucisimptomatic, sau după un screening la rudele unor pacienţi deja diagnosticaţi cu CMH. Din păcate, prima manifestare a bolii poate fi chiar moartea subită.
Clasic, pacienţii prezintă triada: dispnee de efort, angină de efort (datorită ischemiei cardiace) şi sincopă de efort sau de repaus (fiind expresia unor aritmii ventriculare maligne). Sincopele pentru care nu se poate identifica nicio explicaţie reperzintă un factor de prognostic prost, pacienţii având risc crescut de moarte subită.
Examen obiectiv
La palpare se poate decela un şoc apexian puternic, deplasat în afară, uneori chiar şoc dublu (adăugarea unei componente presistolice – contracţia atrială) sau chiar triplu (presistolic + protosistolic + telesistolic – cu întreruperea mezosistolică). Pulsul carotidian este rapid şi bifid, iar unda „a” pe jugulogramă este proeminentă – reflectând contracţia viguroasă a atriilor. Se pot identifica şi alte semne de hipertrofie ventriculară stângă (mărirea ariei matităţii cardiace).
Stetacustic, se poate ausculta un suflu mezosistolic, intens, rugos, audibil cel mai bine în spaţiul III intercostal stâng, care iradiază pe marginea stângă a sternului, este rombic, de obicei nu se transmite pe vasele de la baza gâtului (element de diagnostic diferenţial cu suflul din stenoza aortică), poate fi însoţit de freamăt, şi este variabil cu diversele manevre care modifică contractilitatea sau umplerea ventriculară (creşte în timpul manevrei Valsalva). Suflul de obstrucţie dinamică poate fi însoţit de un suflu de regurgitaţie mirală şi de galop presistolic (dat de tulburarea de relaxare a VS).
Diagnostic paraclinic
- EKG: poate fi normal sau poate evidenţia hipertrofie ventriculară (criterii de voltaj, deviaţie axială, rotaţie) cu forţare ventriculară (subdenivelare cu pantă descendentă de segment ST, cu undă T negativă), hipertrofie atrială stângă sau hipertrofie biatrială, tulburări de conducere sau tulburări de ritm (supraventriculare – TPSV, extrasistole supraventriculare, FiA, şi ventriculare – extrasistole ventriculare, TV nesusţinută), undă Q septală adâncă în derivaţiile inferioare şi anterolaterale (pretează la confuzii cu necroza miocardică). La pacienţii care fac frecvent episoade sincopale sau aritmii se recomandă monitorizarea Holter.
- Radiografie toracopulmonară: poate evidenţia doar hipertrofia ventriculară.
- Ecocardiografie: evidenţiază prezenţa şi localizarea hipertrofiei, măsoară gradientul intraventricular, apreciază funcţia sistolică şi diastolică. Se calculează raportul dintre grosimea septului şi grosimea peretelui posterior al VS, care dacă este peste 1,5 este considerat element diagnostic pentru CMHO. Se observă îngroşarea septului şi semnul SAM (systolic anterior movement) – mişcarea sistolică anterioară a valvei mitrale. Se apreciază gradientul presional, care dacă este peste 60-70 mmHg indică o obstrucţie severă. Se evaluează severitatea insuficienţei mitrale funcţionale.
- Carotidograma: aspect bifid, cu 2 vârfuri sistolice.
- Cateterism cardiac: doar dacă se suspicionează şi o boală cardiacă ischemică asociată sau este programată intervenţia chirurgicală.
Hipertrofia apicală, formă frecvent întâlnită în Japonia, nu realizează obstrucţie la ejecţie, la ventriculografie are un aspect de sapă, dezvoltă pe ECG unde T negative gigante în derivaţiile precordiale şi are un prognostic bun.
Diagnosticul diferenţial al CMH se face cu stenoza aortică degenerativă şi reumatismală, cu stenoza aortică congenitală prin diafragm şi cu insuficienţa mitrală organică.
Complicații
- moarte subită
- insuficienţă cardiacă
- aritmii ventriculare maligne
- endocardită bacteriană pe foiţa anterioară a valvei mitrale
- ischemie miocardică
Tratament
- medicamentos: are ca scop diminuarea obstrucţiei, creşterea complianţei ventriculare, prevenirea morţii subite şi a aritmiilor, profilaxia endocarditei infecţioase, tratamentul insuficienţei cardiace şi al tulburărilor de conducere. În acest scop se vor administra agenţi inotrop negativi şi antiaritmici (beta-blocante, calciu-blocante, disopiramida, amiodarona, sotalol).
- chirurgical: miotomie a septului, reconstrucţia valvei mitrale.
- intervenţional: pacing bicameral DDD cu schimbarea secvenţei de activare a VS, inserare de defibrilator implantabil, alcoolizarea septului cu inducerea unui infarct terapeutic şi necroză septală.
Foto: Circulation

