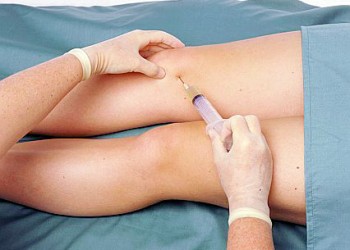
Artrocenteza (punc?ia articular?) reprezint? punc?ionarea unei articula?ii în scopuri diagnostice sau terapeutice.
Procedura se practică sub anestezie locală și permite extragerea de lichid sinovial, fie pentru drenarea unei colecții (într-o artrită septică), fie pentru analiză (într-o artrită microcristalină). În cazul unei artropatii inflamatorii, pentru stabilirea diagnosticului pozitiv, poate fi necesară analiza lichidului sinovial din punct de vedere al celularității, compoziției biochimice, aspectului pe frotiu și în culturi și al prezenței/absenței cristalelor. Artrocenteza poate fi însoțită de artroscopie, prin care se introduce un artroscop (endoscop articular) în interiorul articulației. Nu în ultimul rând, artrocenteza permite injectarea direct în articulație a unor medicamente (corticosteroizi, antibiotice).
În ciuda numeroaselor teste serologice și imagistice pentru patologia articulară, analiza lichidului sinovial rămâne unul dintre cele mai importante instrumente diagnostice în reumatologie și ortopedie. Lichidul sinovial se găsește în cantități mici în cavitatea sinovială a articulațiilor diartroidale, având rolul de a lubrefia versanții articulari și, împreună cu vasele sangvine din osul subcondral, de a hrăni cartijalul articular (care este avascular). Majoritatea substanțelor din compoziția lichidului sinovial provin din vascularizația subsinovială, de unde difuzează prin sinovială în spațiul articular; unele macromolecule importante, acum sunt acidul hialuronic și lubricina, sunt sintetizate și secretate de sinoviocite (celulele care căptușesc spațiul articular). Lichidul sinovial nu conține unele proteine plasmatice precum protrombina, fibrinogen, factorul V, factorul VII, antitrombinele, globulinele mari și anumite componente ale complementului. Concentrația de proteine în lichidul sinovial este rezultatul mai multor factori: concentrația plasmatică, microvascularizația sinovială, permeabilitatea celulelor endoteliale și drenajul limfatic. În mod normal există puține celule în lichidul sinovial. În artrite, celulele inflamatorii care invadează spațiul articular sintetizează și ele proteine și eliberează citokine în lichidul sinovial. Presiunea intraarticulară crescută secundară cantităților mari de lichid sinovial duce la diminuarea perfuziei sinoviale și la alterarea procesului de difuziune care asigură necesarul de nutrienți în spațiul articular. În plus, pot fi prezente și microorganisme, cristale sau alți corpi străini.
Indicații ale artrocentezei
Orice artrită acută, inflamatorie, monoarticulară trebuie considerată fie infecțioasă, fie microcristalină, până la proba contrarie. Artrocenteza cu analiza lichidului sinovial este singura metodă de identificare cu certitudine a infecțiilor sau cristalelor articulare. Deoarece infecțiile bacteriene pot evolua rapid către distrucție osteoarticulară, artrocenteza trebuie efectuată cât mai rapid atunci când se suspectează o artrită septică; în cazul în care analiza preliminară a lichidului sinovial este sugestivă pentru infecție (leucocite crescute, cristale absente), se va iniția antibioterapie empirică până la sosirea rezultatelor culturii. Invers, examinarea lichidului articular poate releva prezența de cristale, iar analiza la microscopul cu lumină polarizată poate pune în evidență caracteristicile acestora. Traumatismele pot fi și ele cauză de monoartrită, iar analiza lichidului sinovial poate distinge între o hemartroză postraumatică de o artrită postraumatică cu lichid seros.
Artrocenteza este utilă și în evaluarea artropatiilor cronice sau poliarticulare. Analiza lichidului sinovial oferă clinicianului posibilitatea de a distinge între o artrită inflamatorie de una neinflamatorie; metoda este esențială în diferențierea unei artrite microcristaline cronice – cum este spre exemplu guta poliarticulară, de depozitele de pirofosfat calcic (PPC) din alte artropatii – cum este artrita reumatoidă. Deși infecțiile micobacteriene și fungice cronice pot fi uneori identificate în lichidul articular, biopsia sinovială este frecvent necesară pentru diagnosticarea infecțiilor indolente de alte procese inflamtorii cronice, cum este sinovita vilonodulară pigmentată. Deoarece pacienții cu artropatii inflamatorii cronice (cum este poliartrita reumatoidă) au o susceptibilitate crescută la infecții, apariția unei monoartrite acute pe fondul unui control bun al bolii de bază este indicație de artrocenteză diagnostică.
Componentele celulară și umorală ale lichidului sinovial inflamator pot cauza leziuni articulare și periarticulare. Deoarece enzimele activate într-un lichid articular septic distrug foarte rapid cartilajul, în artritele infecțioase se recomandă artrocenteze repetate pentru minimizarea acumulării de material purulent; în cazul în care lichidul septic se reface rapid în ciuda artrocentezelor evacuatorii repetate și antibioterapiei agresive, se recomandă artroscopie cu plasarea unui tub de dren. Pentru artritele inflamatorii non-infecțioase, drenarea lichidului sinovial este benefică pentru că îndepărtează celulele și mediatorii proinflamatori, scade presiunea intraarticulară și reduce riscul de distrucție articulară. Îndepărtarea lichidului sinovial este necesară și înaintea infiltrațiilor cu corticosteroizi (ex. Diprophos). Nu în ultimul rând, artrocenteza terapeutică poate fi efectuată la pacienții hemofilici cu hemartroză, pentru evitarea formării de aderențe care limitează mobilitatea articulară; la acești bolnavi artrocenteza trebuie efectuată cu prudență datorită riscului de sângerare postprocedurală (se va folosi concentrat de factor VIII).
Cum se efectueaza artrocenteza?
Nu este necesară pregătirea pacientului înainte de efectuarea puncției articulare. Deși artritele septice iatrogene sunt foarte rare, procedura se realizează în condiții stricte de asepsie. Tegumentele supraiacente articulației se dezinfectează cu betadină sau povidon-iod, după care se tamponează cu alcool. Ulterior, se efectuează anestezia locală prin injectarea a 0.25-1 ml lidocaină 1% strat cu strat (piele, țesut subcutanat, țesut pericapsular) cu o seringă cu ac 25-27 gauge. Pentru aspirarea lichidului sinovial din articulațiile mici și medii se recomandă folosirea unui ac 20-22 gauge, iar pentru articulațiile mari, artritele septice, hemartroze sau artrite cu lichid vâscos se recomandă ace lungi, de calibru 18-19 gauge. Deși seringile mari au avantajul că permit drenarea unor cantități mai mari de lichid sinovial, cele mici sunt preferate pentru că asigură o aspirare mai bună și sunt mai ușor de manipulat, chiar dacă trebuie schimbate frecvent; în timpul schimbării seringilor se va stabiliza poziția acului în articulație (ex. cu o pensă Kelly).
Medicul își va pune mănuși sterile și va încerca să palpeze reliefurile anatomice ale articulației de puncționat (adesea reperele anatomice sunt șterse în artritele inflamatorii, datorită tumefacției articulare). Multe articulații, cum sunt cea a genunchiului, gleznei sau umărului pot fi abordate atât lateral cât și medial. Spre deosebire de injectarea intraarticulară, aspirația lichidului sinovial se realizează cel mai ușor atunci când articulația este în poziție de maximă presiune intraarticulară: spre exemplu, efectuarea unei infiltrații în genunchi se face cu genunchiul flectat la 90 grade cu pacientul așezat la marginea patului și piciorul atârnând (poziția favorizează deschiderea spațiului articular sub acțiunea gravitației și oferă astfel un acces ușor din ambele părți ale tendonului infrapatelar, dar scade presiunea intraarticulară), pe când extragerea lichidului sinovial se face cel mai bine cu pacientul în decubit și genunchiul în extensie completă (pentru maximizarea presiunii intraarticulare). Deși majoritatea artriculațiilor pot fi puncționate fără asistență imagistică, unele artrocenteze (de șold, umăr, sacroiliace sau zigoapofizare) se recomandă să fie efectuate sub ghidaj (CT, ecografie). Aspirarea lichidului nu trebuie efecuată prin zone infectate, cu ulcerații, structuri vasculare vizibile.
Dacă în timpul procedurii apar probleme în ceea ce privește aspirarea lichidului sinovial, se va evita manipularea agresivă a acului datorită riscului de lezare a cartilajului, capsulei sau structurilor periarticulare. Dacă în timpul introducerii acului se întâmpină reliefuri osoase, se va retrage ușor acul și se va redirecționa. Eșecul aspirării lichidului sinovial poate fi cauzat de prezența acului în afara spațiului articular, blocarea vârfului acului de sinovială sau aderențe sinoviale sau de diametrul prea mic în raport cu vâscozitatea lichidului sinovial.
După efectuarea artrocentezei, se va aplica un bandaj local. Incidentele și complicațiile ce pot apărea după artrocenteză sunt: tumefacție, hemartroză, depigmentarea pielii unde a fost făcută puncția, infecția articulației.
|
Abordarea anatomică a articulațiilor pentru artrocenteză |
||
|
Articulație |
Poziția articulației |
Abordare |
|
Genunchi |
Extensie |
Medial sau lateral sub patelă |
|
Umăr |
Adducție în poziție neutră, rotație externă |
Anterior: inferolateral de procesul coracoid Posterior: sub acromion |
|
Gleznă |
Flexie plantară |
Anteromedial: medial de extensorul lung al halucelui Anterolateral: lateral de extensor al degetului mic |
|
Subtalară |
Dorsiflexie la 90 grade |
Inferior de maleola laterală |
|
Pumn |
Poziție dreaptă |
Dorsal în articulația radiocarpiană |
|
Carpometacarpiană I |
Abducția și flexia policelui |
Proximal la baza metacarpului |
|
Metacarpofalangiană sau interfalangiană |
Deget ușor flectat |
Dorsomedial sau dorsolateral |
|
Metatarsofalangiană sau interfalangiană |
Deget ușor flectat |
Dorsomedial sau dorsolateral |
|
Cot |
Flexie la 90 grade |
Lateral în triunghiul format de epicondilul lateral, capul radiusului și olecran |
Analiza lichidului sinovial
Pe baza aspectului macroscopic, celularității, prezenței sau absenței de sânge și a culturilor, există 4 tipuri de lichid sinovial. Caracteristicile lichidului sinovial pot fi foarte variabile și se modifică cu terapia.
|
Caracteristicile lichidului sinovial |
||||
|
|
noninflamator |
inflamator |
septic |
hemoragic |
|
Culoare |
clar/gălbui |
alb-gălbui |
alb-gălbui |
roșu |
|
Claritate |
transparent |
translucent/opac |
opac |
opac |
|
Vâscozitate |
crescută |
variabilă |
scăzută |
ca a sângelui |
|
Cheagul la mucină |
ferm |
variabil |
friabil |
– |
|
Leucocite |
<2.000 |
2.000- (50)100.000 |
>100.000 |
– |
|
Formula leucocitară |
< 25% PMN |
> 50% PMN |
> 95% PMN |
– |
|
Culturi |
negative |
negative |
pozitive |
Variabile |
Examinarea macroscopică
Aspectul macroscopic (claritate/turbiditate, culoare) al lichidului sinovial reflectă compoziția și densitatea particulelor și oferă astfel un prim indiciu cu privire la natura artropatiei: lichidul este clar și incolor în osteoartrită, translucent în artropatiile inflamatorii (poliartrită reumatoidă, lupus eritematos sistemic), opac în artritele septice (gradul opacității este proporțional cu numărul de leucocite), roșu în artritele hemoragice. Xantocromia este data de prezența hem-ului din hematiile degradate care pătrund intraarticular prin sinoviala inflamată. Aspectul opac poate fi dat și de lipide, cristale (pirofosfat de calciu, monourat sodic sau hidroxiapatită) sau reziduuri în formele distructive, erozive de artrită (artrita reumatoidă, artropatia Charcot). Lichidul sinovial normal este vâscos datorită prezenței hialuronatului; enzimele eliberate în artritele inflamatorii descompun acidul hialuronic și scad vâscozitatea lichidului. Atunci când se exprimă o singură picătură de lichid sinovial normal dintr-o seringă, acesta trebuie să se “întindă” circa 10 cm până la ruperea forțelor de tensiune superficială; în artrite, ca urmare a distrugerii hialuronatului de către enzimele eliberate din celulele inflamatorii, banda formată de lichid este sub 5 cm. Un fluid hipervâscos este sugestiv pentru hipertiroidism. Integritatea acidului hialuronic poate fi ușor testată prin punerea câtorva picături într-o soluție de acid acetic 2%; lichidul sinovial normal va forma un cheag de mucină ferm, pe când cel inflamator va forma un cheag fragil, care se fragmentează ușor (reflectând pierderea integrității hialuronatului).
Celularitatea
Numărul de leucocite și formula leucocitară reprezintă unul dintre cele mai importante elemente de analiză a lichidului sinovial. În mod normal, numărul de leucocite este sub 200 celule/mm3. În artropatiile noninflamatorii numărul acestora poate crește până la 2000/mm3. Artropatiile inflamatorii non-infecțioase pot avea un număr variabil de leucocite în lichidul sinovial, de la 2.000-100.000/mm3 (cel mai adesea între 2.000-30.000/mm3, dar uneori și peste 50.000 celule/mm3). În artritele microcristaline, leucocitele sunt de obicei peste 30.000/mm3, frecvent între 50.000-75.000/mm3. Deși extrem de rar un pacient cu poliartrită reumatoidă, artrită microcristalină sau artropatie seronegativă poate avea peste 100.000 leucocite/mm3 în lichidul sinovial, ei trebuie tratați ca pentru o artrită septică până când examenul microbiologic exclude infecția. Invers, o celularitate sub 100.000/mm3 nu exclude prezența unei infecții. În plus, trebuie ținut cont că pacienții cu artropatii inflamatorii cronice (artrită reumatoidă, artrită psoriazică, lupus eritematos sistemic) au un risc crescut de infecție articulară din cauza leziunilor structurale și tratamentului imunosupresor; în plus multe DMARD (disease modifying anti-rheumatic drugs) cum sunt metotrexat, leflunomid, azatioprina, ciclosporina, ciclofosfamida sau alți agenți citotoxici pot diminua răspunsul leucocitar la infecție, ducând la un număr scăzut de leucocite în lichidul sinovial. În comparație cu infecțiile bacteriene, cele fungice, micoabacteriene (tuberculoză) sau virale prezintă leucocite sub 50.000/mm3. Formula leucocitară poate oferi informații prețioase cu privire la etiologia artritei: granulocite peste 95% apar în artrita septică, între 50 și 90% în artritele inflamatorii (AR, artropatii microcristaline) și sub 50% în cele non-inflamatorii.
Examinarea între lamă și lamelă poate evidenția ragocite (PMN cu incluziuni ce conțin complexe imune și complement) în artrita reumatoidă, celule lupice în lupusul eritematos sistemic sau celule maligne în metastazele sinoviale.
|
Tipul de lichid sinovial în patologia reumatică și ortopedică |
|
|
noninflamator |
osteoartrită, artrită postraumatică, osteonecroză, artropatia Charcot |
|
inflamator |
AR, LES, polimiozită, dermatomiozită, sclerodermie, vasculite sistemice necrotizante, policondrită, gută, depozite de PPC sau HA (BCP), ARJ, spondilită anchilozantă, artrita psoriazică, artrita reactivă, boli inflamatorii intestinale, hipogammaglobulinemie, sarcoidoză, reumatism articular acut, infecții indolente (virale, micobacteriene, fungice, boala Whipple, boala Lyme) |
|
septic |
artrita septică (bacteriană) |
|
hemoragic |
traumatisme, iatrogen (postartrocenteză), sinovita vilonodulară pigmentată (pigmentul fiind dat de hemosiderina acumulată în urma hemoragiilore recurente), tuberculoză, neoplazii, coagulopatii (hemofilie, boala von Willebrand, trombopatii, tratament anticoagulant), artropatia Charcot, scorbut, pseudoxantoma elasticum, siclemie (drepanocitoză), sindrom Ehler-Danlos |
Cristalele
Deși cristalele pot fi identificate în probele de lichid sinovial conservat pentru câteva zile, se recomandă ca examinarea să fie efectuată cât mai aproape de momentul recoltării lichidului. Dacă se folosește anticoagulant înainte de examinare, doar heparina și EDTA sunt acceptabile; litiu-heparina și oxalatul de calciu pot forma cristale birefringente care interferă cu interpretarea rezultatelor.
Cristalele de monourat sodic (MSU) din gută pot fi observate și la microscopul optic, dar diagnosticul necesită și examinarea la microscopul cu lumină polarizată, care evidențiază cristale aciculare cu birefringență negativă. Aspectul în microscopia cu lumină polarizată face diagnosticul diferențial între artritele microcristaline: cristalele de pirofosfat calcic sunt scurte, rombice/dreptunghiulare și au birefringență slab pozitivă, cele de oxalat de calciu (întâlnite în oxaloza primară sau insuficiența renală cronică) au formă de bastonaș sau tetraedru și birefringență pozitivă, cele de colesterol sunt plate, pătrate, crestate și au tendința de agregare, cele lipidice sunt bile cu birefringență în cruce de Malta. Cristalele de hidroxiapatită nu sunt birefringente, dar pot fi identificate în colorația roșu-alizarin. Glucocorticoizii injectați intraarticular pot forma cristale birefringente ce pretează la confuzii.
Artropatiile microcristalile pot fi combinate: astfel, circa 15% dintre pacienții cu gută au și depozite de pirofosfat de calciu (PPC). Este important de făcut diagnosticul complet deoarece are implicații terapeutice: un pacient cu gută cronică poate necesita doar terapie hipouricemiantă (și eventual colchicină profilactic), pe când unul cu gută și depozite de PPC necesită în plus și terapie continuă cu AINS.
Aspirarea de lichid sinovial pentru analiză poate fi dificilă în cazul inflamației articulației metatarsofalangiene I, caz în care se va menține presiunea negativă în seringă în timpul extragerii.
Culturile
O artrită inflamatorie monoarticulară trebuie considerată infecțioasă până la proba contrarie. Deoarece unii germeni cresc dificil pe mediile de cultură uzuale, un frotiu colorat Gram și o cultură negative nu exclud infecția. Spre exemplu, peste 2/3 dintre pacienții cu artrită gonococică prezintă culturi negative, chiar și pe mediul agar-ciocolată. Bacilul Koch, bacteriile anaerobe și fungii necesită medii speciale de cultură. Uneori, infecțiile fungice sau micobacteriene pot fi identificate doar pe materialul de biopsie sinovială. Deoarece infecțiile bacteriene pot duce la distrucția rapidă a articulației, antibioterapia precoce este esențială pentru un prognostic funcțional bun; tratamentul antibiotic se inițiază empiric în funcție de numărul leucocitelor, formula leucocitară și aspectul frotiului, urmând a fi ajustat ulterior, corespunzător cu rezultatul culturilor.
Biopsia sinovială
În trecut biopsia sinovială putea fi efectuată doar prin artrotomie și recoltare oarbă. Actualmente există artroscoape flexibile care permit vizualizarea directă și biopsierea sinovialei. Metoda este indicată doar în cazurile în care diagnosticul nu poate fi pus prin alte teste diagnostice non-invazive.
Biopsia sinovială este utilă în bolile granulomatoase (TBC articular – prin evidențierea granuloamelor cazeoase, artropatia sarcoidă – prin evidențierea granuloamelor necazeoase), artropatiile fungice și mycobacteriene, infiltrații maligne ale sinovialei (sarcoame, limfoame, metastaze, leucemii), osteocondromatoză sinovială (prezența de focare de osteometaplazie sau condrometaplazie), artropatia amiloidă (birefringență verde la colorația roșu de Congo), hemocromatoză (prezența depozitelor maron-aurii de hemosiderină în sinoviocite), reticulohistiocitoză multicentrică (sinovială infiltrată cu celule gigante multinucleate și histiocite cu aspect granular, în geam mat), ocronoză (prezența de pigment ocronotic), boala Whipple (prezența de macrofage spumoase cu material PAS pozitiv), sinovita vilonodulară pigmentată (sunt prezente celule gigante, celule spumoase și depozite de hemosiderină).


Comments
Eu am 27 de ani, nu am avut probleme de sănătate pana acum, am practicat sportul la sala de forță câțiva ani dar în ultimîi nu am mai mers regulat datorita programului de studii.
Am 1.87 înălțime și 70 kg
În ultimul an îmi trosnesc tare oasele la glezne și au început și la genunchi. La un genunchi simt cu se ating oasele la mișcare.
Am fost la doi medici kinetoterapeuti și mi au spus ca nu am ce sa le fac...Doar sa amelioreze
Dumneavoastră ce mi recomandați?